希少がん(精巣腫瘍・後腹膜腫瘍)とは
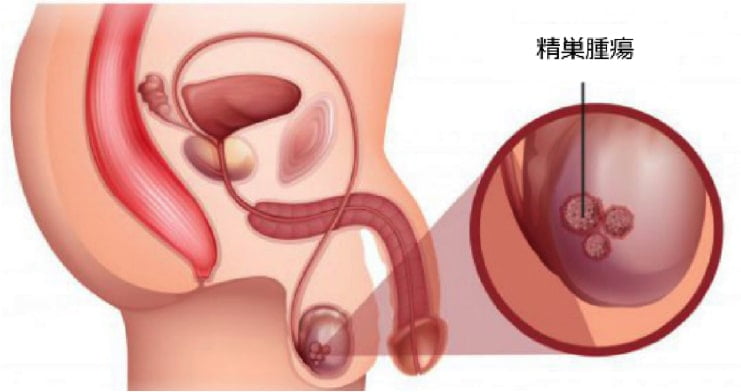
精巣腫瘍とは
『希少がん』とは、新規に診断される症例の数が10万人あたり年間6例未満のがんの種類をよびます。泌尿器科領域では、精巣腫瘍(性腺外胚細胞腫瘍)、後腹膜軟部肉腫サルコーマが『希少がん』に該当いたします。
精巣(睾丸)から発生する悪性腫瘍、精巣がんです。性腺外胚細胞腫瘍とは精巣以外の部位より発生する胚細胞(精子に類似した)由来のがんを指します。脳、胸部の縦郭、後腹膜など体の正中線上に多くは発生します。20代と50代の2峰性に発生数が多く、セミノーマと非セミノーマに分類されて、治療の方針、生命にかかわる予後が大きく変わります。
危険因子
わかっていません。
症状
精巣腫瘍は、精巣が無痛性(痛みを伴わない)に大きくなります。また、固くなることが多いです。おかしいなと感じたらすぐに泌尿器科を受診することが必要です。転移を伴うと、転移した臓器での症状が出現します。転移が多い臓器は、後腹膜リンパ節、肺、肝臓です。
診断・検査
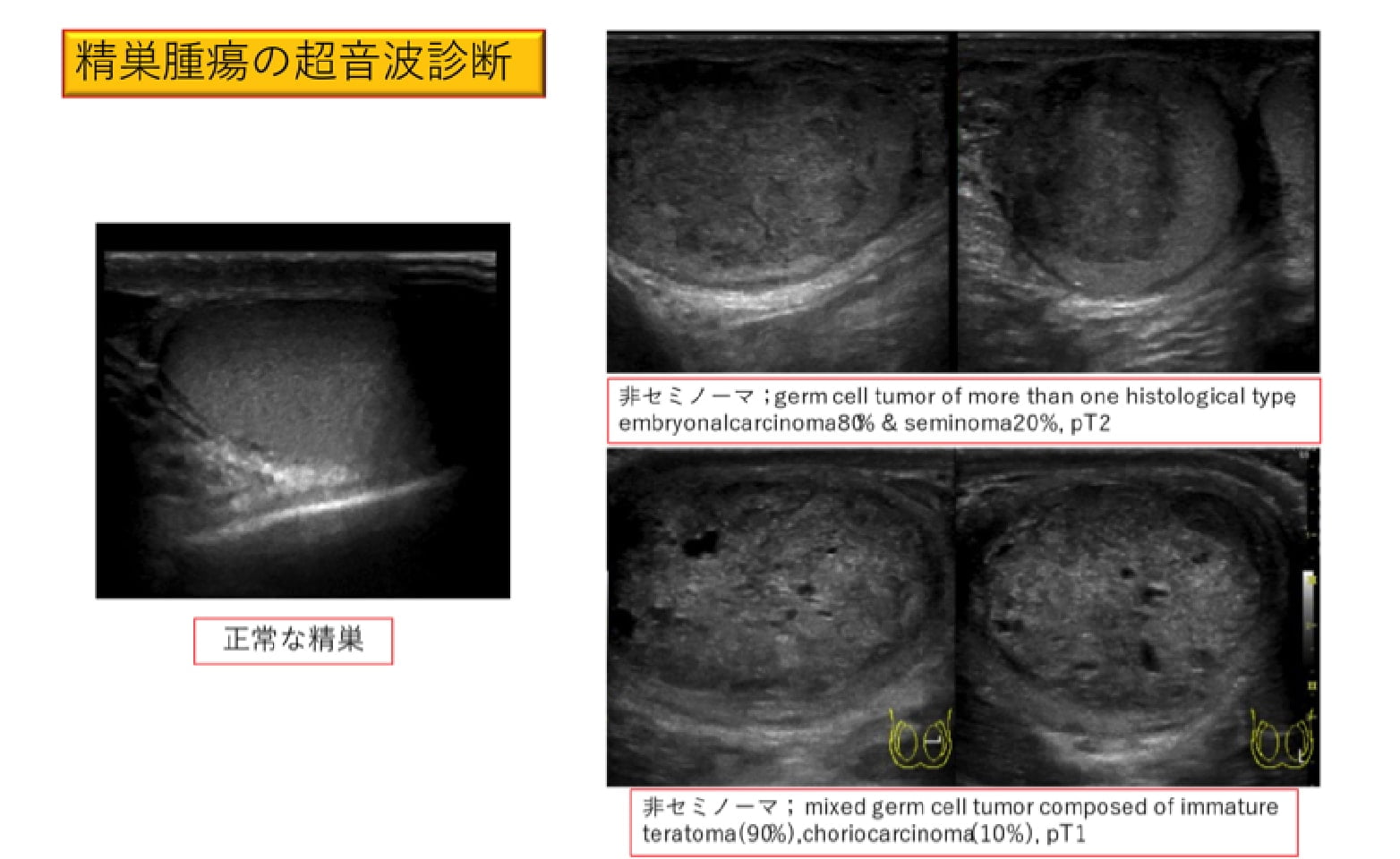
精巣腫瘍の場合、超音波検査(エコー)が最も有用です。精巣腫瘍の疑いがあり転移を検索するために、CTやMRI、PET/CTなどの画像診断を行います。また、精巣腫瘍には3つの腫瘍マーカー(LDH、AFP、HCG)があり、採血にて測定します。
組織タイプを知るためには、精巣(睾丸)を摘除する必要性があります。針生検による組織採取については、転移を広げる危険より行いません。
精液検査により、反対側の精子を作る機能を確認いたします。
治療
摘除すること、腫瘍マーカーよりセミノーマ(SGCT)、非セミノーマ(NSGCT)に分類されます。腫瘍マーカーの数値と転移の有無、転移部位にあわせて3段階(IGCCC分類)に分けられ、今後の追加治療の方針を決定します。
組織タイプにより転移を伴わなくとも、予防的に化学療法(抗がん剤投与)を行う場合があります。将来的な再発のリスクを低くすることが可能です。セミノーマに対するカルボプラチン単回投与など。
転移を伴う場合は、精巣摘出後に、抗がん剤投与を決められたスケジュール(21日=1サイクル)で行います。BEP療法、VIP療法を必要とします。
抗がん剤投与後に、腫瘍マーカーがすべて正常化し、残存した転移、リンパ切除を認める場合は、外科的に切除術を行います。摘出結果により、追加で化学療法をさらに追加する場合もあります。
当院で心掛けている治療のポイントは、
◆ 化学療法抵抗性腫瘍を作らないために
正しい組織診断:摘出標本を病理診断医と十分検討すること
適切な化学療法スケジュールおよび手術計画、躊躇しない手術のタイミングを計ること
◆ 2次発癌の危険、AYA世代(39歳以下のがん患者さんをAYA世代とよびます)における妊孕性の確保(精子の凍結保存)、緩解したサバイバーに対する社会的ケア
です。
後腹膜腫瘍とは
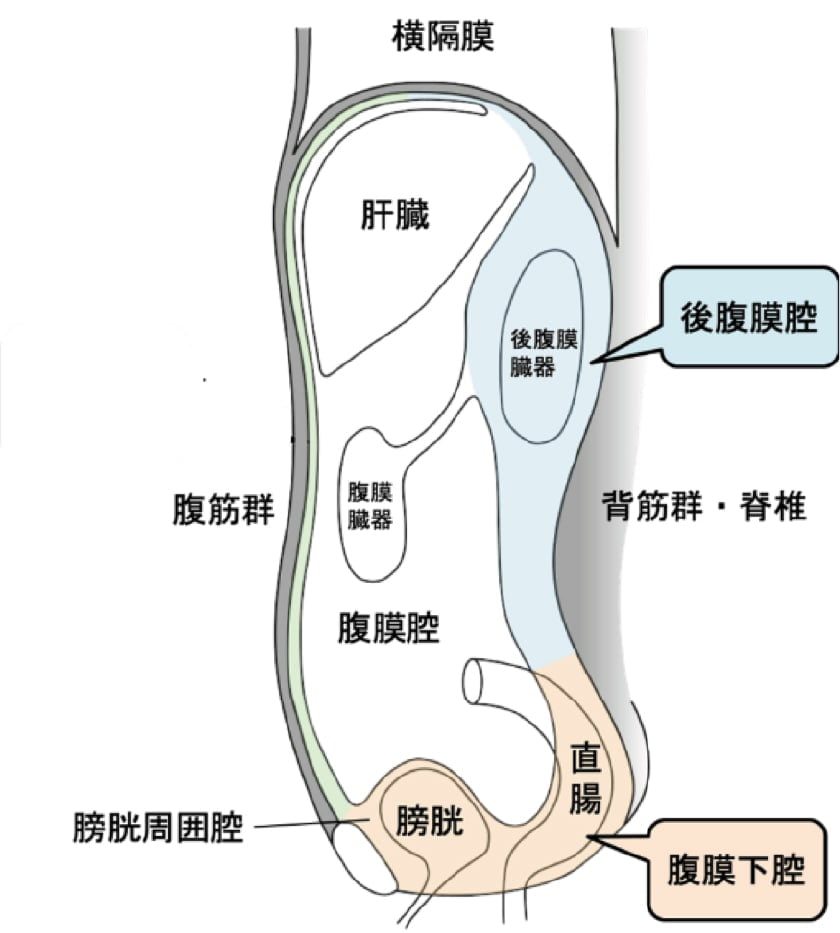
後腹膜とは腸管が存在する腹腔とは、腹膜により境界をもつスペースであり、副腎、腎臓、尿管、膀胱、前立腺らの泌尿器系上皮臓器と、十二指腸、膵臓などの消化管臓器の一部が存在します。そのため泌尿器科を、後腹膜外科と表記している病院もあります。後腹膜腫瘍とは、神経、血管、筋肉、脂肪、リンパ組織などより発生したまれな腫瘍です。
後腹膜腫瘍には、良性腫瘍、悪性腫瘍が存在する。組織学的に上皮性組織より発生した悪性腫瘍を、“癌(がん)”と呼びます。一方、組織学的に非上皮性成分(神経、血管、筋肉、脂肪、リンパ組織)より発生した悪性腫瘍を“肉腫(にくしゅ);サルコーマ”とよびます。癌と肉腫を総称して“がん”と表記する場合が多いです。肉腫;サルコーマは、四肢発生が最も多く、整形外科が、一般的に担当します。後腹膜は四肢に次いで発生が多く、泌尿器科、消化器外科、婦人科が発生部位に応じて担当します。後腹膜に発生する良性腫瘍の割合は20%程度であり、80%はサルコーマを含む悪性腫瘍です。
危険因子
わかっていません。小児期の放射線治療の既往があると発生率がやや高いようです。
症状
後腹膜腫瘍は、症状が乏しく、小さいうちに見つけることは難しい場合があります。大きくなると腹部膨満や腰痛、腹痛、便秘などで発見されます。ほかの病気に検索中に偶然発見される場合も多いです。
- 肉腫
- サルコーマであると進行すれば、転移を伴うと、転移した臓器での症状が出現します。転移が多い臓器は、局所再発、肺、肝臓、リンパ節、骨です。
診断・検査
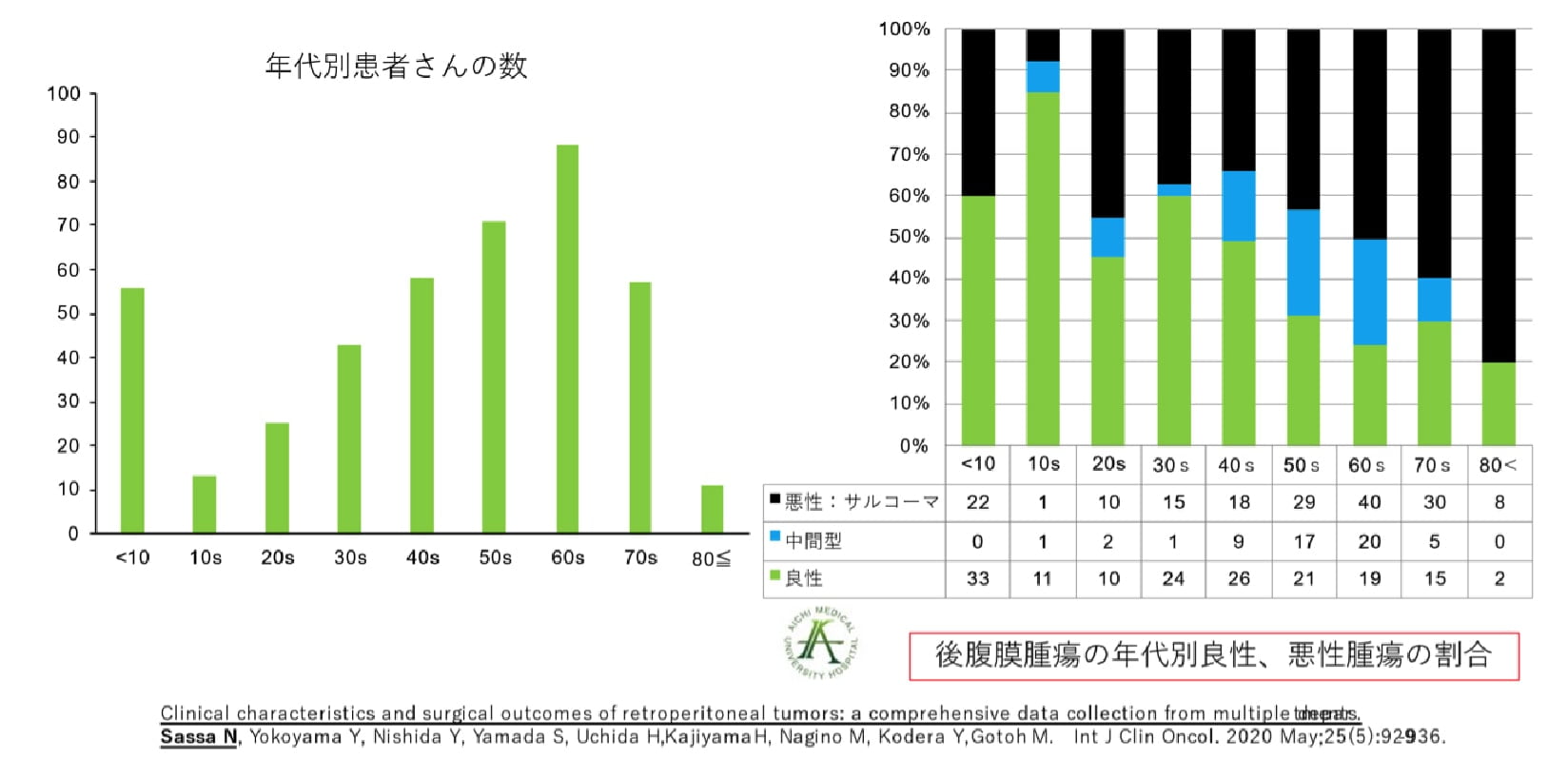
CTやMRI、PET/CTなどの画像診断を行います。組織タイプを知るために、CTガイド下針生検を行い、治療方針の決定に役立つ場合もあります。好発年齢は、50-80歳である。男女差はなく、ほぼ1:1の発生率です。良性腫瘍のうち、神経原生腫瘍(シュワノーマなど)が最多です。若年ほど良性腫瘍の割合が高く、年齢が増加するにつれて悪性の割合が高くなる。サルコーマには70種類以上の組織タイプが報告されています。後腹膜に発生する肉腫サルコーマで最も頻度が高いのが、脂肪肉腫、次いで平滑筋肉腫で80%を占めます。
治療
原則、外科的切除手術が必要です。良好な治療成績を得るために、集約した施設での治療が必要と多く報告されています。その理由として、完全治癒には、切断断端陰性(R0/R1)を目指した外科的切除手術がもっとも有効な治療手段であるためです。サルコーマととともに多くの隣り合う臓器を一緒に切除すると切断断端陰性(R0/R1)切除が可能な患者さんは増加しますが、合併症の発生率の増加が問題となります。さらに、組織型によっては、外科的切除手術のみでの治療成績は、いまだ満足されたものでなく、化学療法や放射線治療を含めた集学的な治療が必要なためです。当院では、泌尿器科医、外科医、内科医、腫瘍専門医、病理診断医、放射線科治療医が参加する会議で治療手段を検討しています。
近年、新しい薬物治療(分子標的剤、抗がん剤)や放射線治療により治療成績の向上が期待されています。
参考文献
- Retroperitoneal tumors: Review of diagnosis and management.
Sassa N. Int J Urol. 2020 Dec;27(12):1058-1070 - Characteristics of primary and repeated recurrent retroperitoneal liposarcoma: outcomes after aggressive surgeries at a single institution.
Ishii K, Yokoyama Y, Nishida Y, Koike H, Yamada S, Kodera Y, Sassa N, Gotoh M, Nagino M. Jpn J Clin Oncol. 2020 Dec 16;50(12):1412-1418. - Clinical characteristics and surgical outcomes of retroperitoneal tumors: a comprehensive data collection from multiple departments.
Sassa N, Yokoyama Y, Nishida Y, Yamada S, Uchida H, Kajiyama H, Nagino M, Kodera Y, Gotoh M. Int J Clin Oncol. 2020 May;25(5):929-936

